〜高血圧・糖尿病・慢性腎臓病の方にぜひ知ってほしいお話〜
こんにちは。
院長の品川弥人です。
今日は、多くの患者さんにぜひ知っていただきたい「腎臓を守ることができるお薬」についてお話しします。
実はこの腎臓シリーズの動画を作った一番の理由は、この大切なお話をしっかりとお届けしたかったからです。
糖尿病や高血圧で通院されている方の中には、「腎臓の数値が少し悪いですね」と言われた経験がある方も多いのではないでしょうか。
しかし、その際に腎臓を守るための具体的なお薬について詳しく説明を受ける機会は少ないかもしれません。
腎臓の病気は、かなり進行するまで自覚症状が現れにくいため、「早い段階で発見し、適切なお薬を使い始めること」がとても重要です。
ここ数年の間に、腎臓を守る効果がしっかり証明されたお薬が続々と登場しています。
つまり、今は「早期に腎臓病に気づき、対策を始めれば、腎臓の寿命を延ばすことができる時代」なのです。
なぜ腎臓を守ることが大切なのか?
これまでの動画でも繰り返しお話ししてきましたが、腎臓は“血液のフィルター”ともいえる臓器です。
血液から老廃物や余分な水分を取り除き、尿として体外に出す、非常に重要な役割を担っています。
ところが、糖尿病や高血圧が長年続くと、腎臓のこのフィルターが少しずつ傷ついてしまいます。
その結果、蛋白尿が出たり、腎機能が低下して、最終的には透析が必要になることもあります。
そこで登場するのが、「腎臓を守る薬」です。これらのお薬を使うことで、腎臓の機能を維持し、将来の透析を防ぐ可能性が高まります。
腎臓を守る3つの薬
① RAS阻害薬(ACE阻害薬・ARB)
まずご紹介するのが、RAS阻害薬と呼ばれる薬です。
高血圧の治療でよく使われていますが、腎臓の「ろ過装置=糸球体」にかかる圧力をやわらげる働きがあります。これによってフィルターの損傷を防ぎ、腎臓を守ってくれます。
実は、長い間「腎臓を守る薬」として信頼されてきたのはこのグループの薬だけでした。
代表的なお薬:
エナラプリル(レニベース®)、ロサルタン(ニューロタン®)、テルミサルタン(ミカルディス®)、オルメサルタン(オルメテック®)など。
名前に「〜プリル」「〜サルタン」とついているのが特徴です。
効果の仕組み:
体内の「アンジオテンシンⅡ」という物質の働きを抑えることで、血圧を下げ、腎臓や心臓への負担を減らします。
副作用・注意点:
- 血圧が下がりすぎることがあります
- カリウム値が上がることがあります(要血液検査)
- 空咳が出ることもあります
- 投与初期にはeGFRが低下することがあります(これについては後ほど詳しく説明します)
② SGLT2阻害薬
続いてご紹介するのは、SGLT2阻害薬です。
元々は糖尿病の治療薬として開発されましたが、今では心臓や腎臓を守る力がとても強い薬として広く使われています。
代表的なお薬:
- エンパグリフロジン(ジャディアンス®)
- ダパグリフロジン(フォシーガ®)
- カナグリフロジン(カナグル®)
効果の仕組み:
尿の中に糖と塩分を排出することで、腎臓のろ過機能にかかる負担を減らし、腎臓のフィルターや尿細管を守ります。
メリットがたくさんある薬です:
- 心不全の予防・治療
- 血圧の低下
- 体重の減少
- 血管や脳の保護効果も期待できます
副作用・注意点:
- 尿路感染・性器感染に注意(特に女性)
- 脱水やケトアシドーシスはまれですが注意が必要(食事や水分がしっかり摂れないとき一時中止が大切)
- 尿糖陽性になりますが、それは正常な作用ですので心配いりません
イニシャルドロップとは?
RAS阻害薬やSGLT2阻害薬を始めた直後に、腎機能(eGFR)が少し下がることがあります。
これは「イニシャルドロップ(またはディップ)」と呼ばれる現象で、薬がしっかり効いて腎臓の負担を減らしている証拠です。
一時的に数値が下がっても、長期的には腎機能の低下スピードを大幅に抑えてくれるのです。
もちろん、数値が大きく変動する場合は調整が必要ですので、定期的な検査がとても大切です。
③ MRA(フィネレノン)
最後にご紹介するのは、比較的新しいお薬、フィネレノン(ケレンディア®)です。
これはMRAと呼ばれるタイプの薬で、2022年から日本でも使われ始めました。
作用の仕組み:
腎臓や心臓の細胞にある受容体に作用し、炎症や線維化を抑えて臓器を守ります。
効果が期待できる方:
- 蛋白尿のある2型糖尿病の方
- RAS阻害薬と一緒に使うことで、腎保護効果がさらに高まります
副作用:
- カリウム値が上がることがある
- 血圧低下に注意
- 初期のeGFR低下は少ないです
最後に伝えたいこと
腎臓は、一度ダメージを受けると、元に戻すのが難しい臓器です。
しかも加齢とともに自然に機能が低下していきます。
でも――
「早い段階で対策を始めれば、腎臓の寿命を延ばすことができる」
これは明らかになっている事実です。
以下の図を見てください。
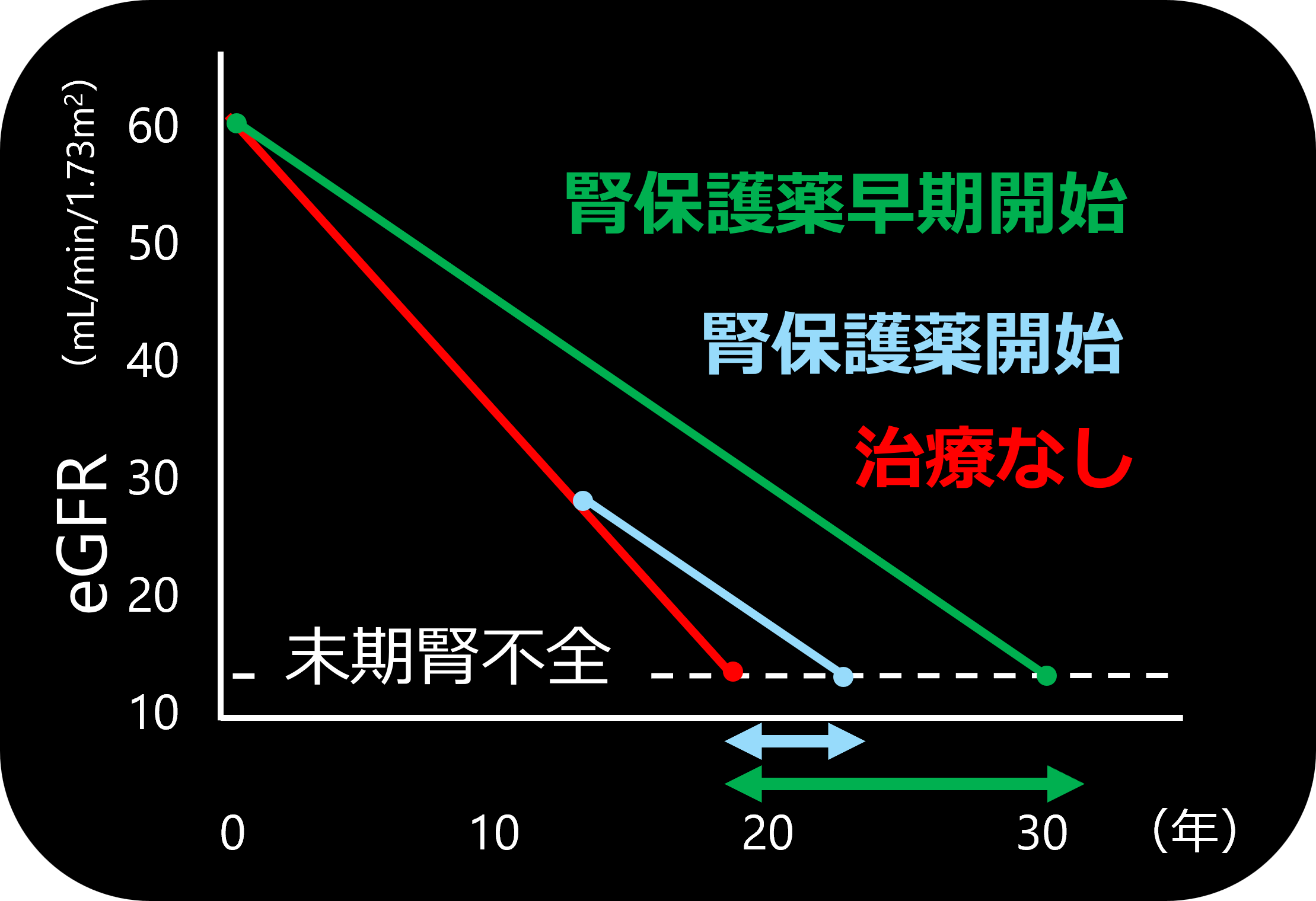
腎機能がかなり悪くなってから薬を使っても、透析を少し遅らせるのがやっとかもしれません。
でも、腎機能がまだ十分にある段階から薬を使い始めれば、10年、あるいは20年以上も透析を先延ばしにできる可能性があります。
お薬を始めることに不安を感じる方もいらっしゃると思います。
ですが、「適切な薬を、適切な時期に使うこと」は、腎臓だけでなく、心臓や日々の生活の質までも守ることにつながります。
これからも、大切な体のために、一緒に知識を深めていきましょう。
動画はこちら↓







